Column
微小血管減圧術(MVD手術)の固定材料が変わる:新しいPTFE(テフロン)繊維材料の開発とその使用
Author :院長 長谷川光広

片側顔面けいれんや三叉神経痛は日常生活の質を大きく下げてしまう辛い疾患です。
ボトックス注射や神経ブロックといった対症療法もありますが、神経を圧迫している血管そのものにアプローチする「微小血管減圧術(MVD手術)」が根本治療とされています。
このMVD手術において重要な役割を果たす「固定材料」を医療機器メーカーと協力して新たに開発しました。
本記事では微小血管減圧術(MVD 手術)の基本から、手術材料開発の背景、さらに内視鏡手術への応用までをご紹介します。
目次
微小血管減圧術(MVD手術)とは?
微小血管減圧術(Microvascular Decompression:MVD手術)とは、神経に触れて症状を引き起こしている血管を丁寧に離し、再び接触しないよう固定する手術です。顔の筋肉を動かす顔面神経や顔の感覚をつかさどる三叉神経が、自身の血管によって圧迫されることで症状が生じる場合に行われます。
神経に物理的な圧迫が加わることで、神経線維を流れる電気信号がいわばショートしたような状態になり、けいれんや強い痛みが起こります。
MVD手術はこの圧迫の原因を取り除くことを目的とした治療法です。
MVD手術が対象となる代表的な疾患(片側顔面けいれん・三叉神経痛)
片側顔面けいれんと三叉神経痛はいずれも人口10万人あたり数人から十数人が発症するとされる比較的まれな疾患です。
片側顔面けいれんでは、顔の片側の筋肉が自分の意思とは無関係にピクピクと動き続け、進行すると目や口元まで広がることがあります。一方、三叉神経痛は顔面に電撃のような激しい痛みが走るのが特徴で、洗顔や会話、食事などの些細な刺激で誘発されることもあります。
どちらも命に直結する病気ではない場合が多いものの、日常生活への影響は大きく、精神的な負担も少なくありません。
こうした疾患に対して原因そのものにアプローチするのが微小血管減圧術です。
症状が起こる仕組み(血管による神経の圧迫)
片側顔面けいれんや三叉神経痛の多くは神経が自分自身の血管によって圧迫されることが関与していると考えられています。
本来、神経は規則正しく電気信号を伝えることで筋肉の動きや感覚を制御しています。
しかし、血管が神経に触れ続けることで刺激が加わると、神経線維を流れる電気信号がショートした状態になり、意図しない筋収縮や激しい痛みが生じます。
MVD手術はこの責任血管を神経からそっと離すことで、神経の異常な興奮を抑えることを目指す治療です。
対症療法と根本治療の違い(ボトックス注射・神経ブロック/MVD手術)
片側顔面けいれんや三叉神経痛に対してはボトックス注射や神経ブロックなどの対症療法も行われています。これらは症状を和らげる上で有効な選択肢となることがあります。
しかし、神経を圧迫している血管そのものを取り除く治療ではないため、症状の根本原因が残ります。これに対し、微小血管減圧術(MVD 手術)は圧迫の原因となる血管を神経から離すという構造的な問題に直接対応する治療法です。
治療方針は症状の程度や患者さんの全身状態などを踏まえて慎重に検討されますが「根本的な治療」という位置づけでMVD手術が選択されることがあります。
MVD手術の要点は「責任血管を離して固定する」こと
微小血管減圧術の核心は神経に触れている血管をただ移動させるだけでなく、再び接触しないよう適切に固定する点にあります。
神経から血管を離しても、固定が不十分であれば再び接触し、症状が再発する可能性があります。そのため、MVD手術では「どのように固定するか」が重要な要素になります。
なぜ「固定材料」が必要なのか
血管を神経から離した後、その位置を安定させるために「固定材料」が必要です。この材料が血管と神経の間に適切なスペースを保つ役割を果たします。
血管は拍動しており、周囲の環境も常に変化しています。その中で、長期的に安定した状態を維持するためには均一で品質の安定した材料が求められます。
固定材料は目立たない存在かもしれませんが、MVD手術の質を支える重要な要素のひとつです。
固定材料は手術成績や安心感にも関わる
固定材料の性質は手術後の安定性や再発リスクに関わる可能性があります。
また、使用する材料が明確に整理され、品質が一定であることは、術者側にとっても患者さんにとっても安心材料となります。
これまで日本ではMVD手術において「厚生労働省が保険で使用を認めた固定材料」が長く存在しませんでした。そのため、医師は経験や工夫に基づいて材料を選択してきた背景があります。
こうした状況を踏まえ、材料の標準化と品質の安定を目指した取り組みが進められてきました。
東京Dタワーホスピタル長谷川光広医師が取り組んだ新しいMVD手術材料の開発
長谷川医師は学会による全国的な調査結果を踏まえ、医療機器メーカーと協力して、新しいMVD手術材料の開発に取り組みました。
その結果、微小血管減圧術の固定材料として使用される均一で品質の安定したPTFE(テフロン)繊維の材料が新たに開発されました。
これまでの課題:医師ごとに材料が分かれ、統一された「認可材料」がなかった
MVD手術では血管を神経から離した後に固定する材料が不可欠です。しかし上述した通り、日本では長い間「厚生労働省が保険で使ってよい」と認めた専用材料がありませんでした。
そのため、医師が経験や好みに応じてさまざまな材料を用いる状況が続いていました。術者にとっても手術を受ける患者さんにとっても、国が認めていない材料の使用にどこか不安を抱える要素があったと考えられます。
こうした背景が新しい固定材料開発の出発点となりました。
全国調査で見えた実態:多くの医師がTeflon(テフロン)繊維を使用
学会が全国的な調査を行ったところ、多くの医師がTeflon(テフロン)繊維を使用していることが報告されました(Hasegawa-M et al., 2014)。
実際の手術ではテフロン繊維を丸めたり棒状に加工したりして使用しているケースが多く見られました。この実態を踏まえ「均一で品質の安定した材料を正式に製品化できないか」という発想が生まれました。
メーカーと共同開発:均一で品質の安定したPTFE(テフロン)繊維材料へ
その後、医療機器メーカーと協力し、均一で品質の安定したPTFE(テフロン)繊維材料が新たに開発されました。
従来は医師が個別に工夫していた工程を、品質管理された製品として提供できる形に整えた点が大きな特徴です。材料のばらつきを減らし、安定した固定を目指す取り組みといえます。
臨床での結果と学会誌での報告
この新しい材料は臨床においても良好な結果を示し、学会誌に正式な報告として発表されました(Hasegawa-M et al., 2026)。
これにより、日本で初めて厚生労働省に認可されたMVD手術材料が誕生したことになります。
材料の開発から臨床応用、そして学術報告までを一貫して行った取り組みは微小血管減圧術の発展において大きな意義を持つものです。
内視鏡手術によるMVD(微小血管減圧術)の応用
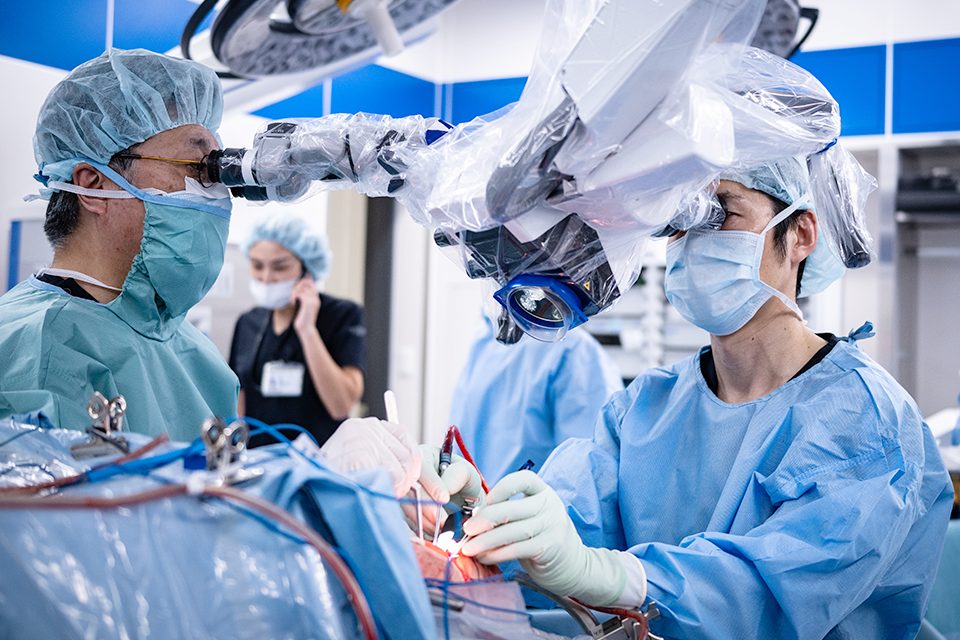
MVD手術は全身麻酔下で開頭を伴う手術ですが、東京Dタワーホスピタルでは開院当初から内視鏡を導入しています。
内視鏡を活用することで、より少ない侵襲で責任血管へ到達し、精密な操作を行うことを目指しています。
内視鏡を導入する理由:最小限の皮膚切開・開頭と視野の確保
皮膚切開と開頭を最小限にとどめ、内視鏡で責任血管まで到達することで、広い視野と高倍率での観察が可能になります。
神経や血管が密集する部位では、わずかな視野の差が安全性や操作性に影響します。
内視鏡は深部構造を直視できるため、責任血管の確認や固定操作を丁寧に行う上で有用です。
従来手術との関係(顕微鏡手術=マイクロサージェリー)
従来の顕微鏡手術(マイクロサージェリー)も長年にわたり高い成果を挙げてきました。
当院では内視鏡下手術により、従来のマイクロサージェリーに匹敵する、あるいはそれを上回る満足度の高い手術結果を得ています。
術式の選択は症例ごとに検討されますが、内視鏡の導入は微小血管減圧術(MVD手術)の可能性を広げる取り組みのひとつです。
東京Dタワーホスピタルでの受診・ご予約のご案内
片側顔面けいれんや三叉神経痛でお悩みの方はまずは専門医にご相談ください。
東京Dタワーホスピタルでは脳神経外科において微小血管減圧術を含む治療方針の検討を行っています。
症状の評価、必要な検査の検討、治療方針の説明に加え、すでに他院で診断を受けている方のセカンドオピニオンにも対応しています。
「手術が必要かどうか知りたい」「他の治療法との違いを詳しく聞きたい」といったご相談もお気軽にお問い合わせください。

まとめ
微小血管減圧術(MVD手術)は片側顔面けいれんや三叉神経痛に対する根本治療として位置づけられる手術です。その要点は神経を圧迫している血管を離し、適切に固定することにあります。症状にお悩みの方や治療方針について迷われている方は、ぜひ一度当院脳神経外科へご相談ください。
専門医が丁寧にお話を伺い、最適な選択肢をご提案いたします。
この記事を書いた人
長谷川 光広
Mitsuhiro Hasegawa
最先端技術を駆使し人と社会をつなぐ医療の提供を
1983年3月金沢大学医学部医学科卒業後、米国ニューヨーク大学医学部リサーチフェロー(1986-88)、米国ピッツバーグアレゲーニ総合病院リサーチフェロー(1997)、2007年より藤田保健衛生大学(現藤田医科大学)医学部脳神経外科学教授を経て、2022 年より東京Dタワーホスピタル病院長。理事・世話人:日本脳腫瘍の外科学会、日本術中画像情報学会、日本整容脳神経外科学会、日本頭蓋底外科学会、WFNS Skull Base Surgery Committee

東京Dタワーホスピタル概要
先進的な医療設備

全室個室
〒135−0061
東京都江東区豊洲6丁目4番20号 Dタワー豊洲1階・3−5階
TEL:03−6910−1722
ACCESS:新交通ゆりかもめ「市場前」駅より徒歩2分
脳神経外科、循環器内科、心臓血管外科、整形外科、内分泌内科、麻酔科、健診・専門ドック




