Column
放射線被曝と医療
Author :アドバイザリーボードメンバー 石津浩一

画像診断と被ばく
画像診断と放射線被ばくについて
医療現場で用いられる画像診断の中には、X線撮影、CT検査、PET検査、マンモグラフィなどがありますが、これらの検査では放射線が利用されます。一方、MRIや超音波(エコー)検査は磁気や超音波を利用するため放射線を使用しません。
放射線は、私たちの日常生活の中に自然に存在しているエネルギーの一種です。宇宙からの放射線、大地からの放射線、食物からの放射線、自分の体の中からの放射線などを自然放射線と呼びますが、私たちはこの自然放射線を常に浴びている、つまり被ばくしています。これに対して医療で患者さんが受ける放射線被ばくを医療被ばくと呼んでいます。
放射線量の単位(mSv、mGyなど)
放射線が人体に与える影響の度合いを示すためには、グレイ(Gy)やシーベルト(Sv)という単位が用いられます。グレイは放射線が物質に吸収された物理的なエネルギーの量(吸収線量)を示す単位です。シーベルトは放射線が人体に与える生物学的影響を示す実効線量を表す単位です。この実効線量は、放射線が全身に与える影響を考慮した指標であり、異なる種類の放射線や被ばく部位の影響を加味したものになります。画像診断で受ける線量はごく微量なため、通常はミリシーベルト(mSv)が使われます。
医療被ばくの考え方
国際的な放射線防護の原則:正当化と防護の最適化(ALARAの原則)
国際放射線防護委員会(ICRP)は、放射線防護の基本的な哲学として「正当化」と「防護の最適化(ALARAの原則)」という二つの重要な原則を提唱しています。
正当化とは「放射線を使用する医療行為はその検査や治療によって患者さん自身が得られるメリットが、放射線被ばくによるリスクを上回る場合にのみ認められる」という大原則です。病気の診断や治療に不可欠な情報が得られる場合、その検査は正当化されます。この判断は、患者さん一人ひとりの病状や状況を考慮して、関係する医師が責任を持って行います。
防護の最適化(ALARAの原則)は「放射線を使用するメリットがある場合でも、合理的に達成可能な限り(As Low As Reasonably Achievable)被ばく量を低く抑える努力をする」という原則です。これは単に線量を最小化するだけでなく、診断に必要な画質や治療効果を損なわない範囲で、社会経済的な要因も考慮しつつ、最善のバランスを見つけることを意味します。この原則は、医療機関が常に最新の技術と知識を用いて、患者さんの被ばくを最小限に抑える努力を継続的に行うことを求めています。
診断参考レベル(DRL)とは?:線量管理の目安
医療被ばくの「防護の最適化」を具体的に進めるためのツールとして、「診断参考レベル(Diagnostic Reference Level:DRL)」が用いられています。DRLは画像診断検査において、標準的な体格の患者さんが受ける線量の目安で、「これを超えてはいけない」という制限値ではなく、各医療機関が自身の検査プロトコールを見直し、線量を適切に管理するための「目安」や「指標」として活用されます。DRLは、日本診療放射線技師会や日本医学放射線学会などが参加する医療被ばく研究情報ネットワークによって、国内の実態調査に基づいて定期的に改訂・公表されています。
一般公衆の線量限度と医療被ばくの違い
ICRPの勧告では一般公衆の被ばく線量限度は、年間1ミリシーベルト(1mSv)と定められています。しかし、この線量限度には、自然放射線による被ばくと医療被ばくは含まれていません。医療被ばくにも上限が年間1mSvと決められてしまうと、患者さんにとって有益で必要な検査を受けることができなくなるからです。
主な画像診断検査の放射線量目安
身の回りの放射線との比較
私たちは普段の生活の中で、自然界から常に放射線を受けています。例えば、日本における年間の自然放射線量は平均で約2.1ミリシーベルト(mSv)とされています。これは、生活している以上は避けられない被ばくです。この自然放射線量と比較することで、医療被ばくの大きさをより具体的にイメージしやすくなります。
主な画像診断検査の放射線量目安
以下の表は、主要な画像診断検査における一般的な被ばく線量の目安と、日本の年間自然放射線量との比較を示しています。これらの数値は、医療被ばくの規模を理解する上で役立ちます。これらの数値はあくまで一般的な目安であり、患者さんの体格、撮影部位、使用する医療機器、検査プロトコール(撮影条件や手順)によって変動します。
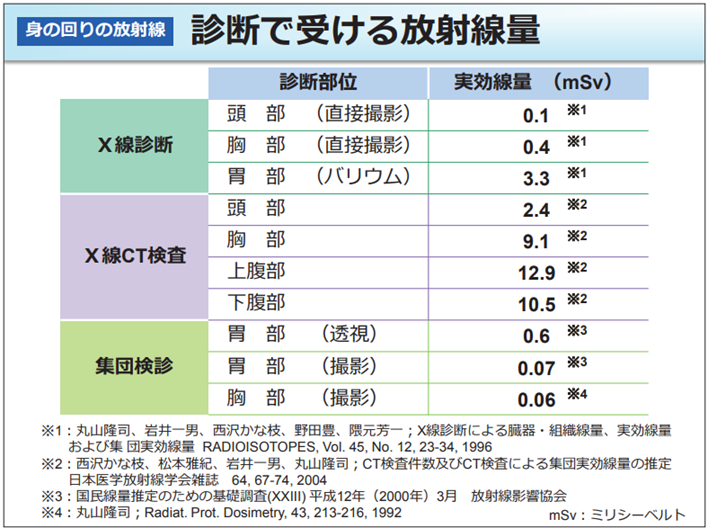
(環境省:放射線による健康影響等に関する統一的な基礎資料(令和6年度版)より)
放射線被ばくのリスクとベネフィット
放射線が体に与える影響
放射線が人体に与える影響には、大きく分けて「確定的影響」と「確率的影響」があります。確定的影響とは、ある一定の線量(しきい値)を超えると必ず現れる影響で、線量が増えるほど症状が重くなります。脱毛や皮膚の炎症などがこれにあたります。画像診断で用いられる線量では、通常、このような確定的影響が生じるほどの高線量になることはありません。確率的影響とは、線量に比例して発生する確率が高まる影響で、しきい値がないと考えられています。がんや遺伝的影響がこれにあたります。ただし、診断レベルの放射線被ばくによるがん発生のリスクは、自然発生するがんの確率と比較して非常に低いものです。
画像診断のメリットとリスク
医療被ばくは、病気の診断や治療のために必要不可欠な情報をもたらすため、被ばくによる潜在的なダメージよりも、その医療行為から得られるメリット(病気の早期発見、適切な治療選択、病状の正確な把握など)がはるかに大きいと判断される場合にのみ行われます。例えば、がんの早期発見は治療の成功率を大きく高め、心臓病の正確な診断は患者さんの生命予後や生活の質に直接影響します。もし、被ばくのない検査で十分な情報が得られるのであれば被ばくのない検査を選択すべきですし、被ばくのある検査を行う以上は「メリットがリスクを上回る」という原則が維持されなければいけません。
小児の被ばくについて:特別な配慮
国際放射線防護委員会(ICRP)の報告によれば、成長期のお子さんは大人に比べて放射線被ばくによる発がんリスクが2~3倍高いと推定されています。このため、小児の画像診断においては、特に「正当化」と「防護の最適化」が大人以上に厳格に適用されます。医療機関では、小児専用の検査プロトコール(撮影条件や放射線量の設定)が作成され、必要最小限の線量で診断に必要な画像が得られるよう最大限の努力が払われています。
患者さんの安全を守るための取り組み
医療機関での線量管理と最適化の努力
各医療機関では、組織的な取り組みにより、放射線安全は個々の医療従事者の判断に委ねられるだけでなく病院全体で体系的に管理されています。CT検査や核医学検査、血管造影検査など、線量が高くなる可能性のある検査については、検査プロトコール(撮影条件や手順)が詳細に定められ、定期的に見直されています。例えば、最新のDRLs2025では、一部の画像診断法で診断参考レベル(DRL)がさらに低くなっており、医療現場での継続的な最適化の努力が患者さんの被ばく線量低減に繋がっていることを示しています。また、医療機器の品質管理も徹底されており、放射線の出力や画質に問題がないか、定期的な点検が専門業者によって行われています。
患者さんへの説明と情報提供の重要性
放射線検査を受ける前には、検査を依頼した医師が患者さんに対し、想定される被ばく線量とその影響(メリットとリスクの比較を含む)について説明すべきだとされています。患者さんへの説明と情報提供の重視は、医療が一方的なものではなく、患者さんの理解と同意に基づく共同作業であるという現代医療の理念を反映しています。
おわりに:安心して検査を受けるために
画像診断は、病気の診断や治療において不可欠な情報をもたらし、患者さんの健康に多大な利益をもたらします。医療機関では、国際的な原則に基づき、常に患者さんの安全を最優先に考え検査を行っています。疑問や不安な点があれば、いつでも遠慮なく医師や診療放射線技師、看護師などの医療従事者にご相談ください。
この記事を書いた人
石津 浩一
Koichi Ishizu
アドバイザリーボードメンバー
京都大学大学院医学研究科 人間健康科学系専攻 准教授
京都大学医学部付属病院核医学科 医員
Denmark Aarhus University PET Centerに留学
県西部浜松医療センター附属診療所 先端医療技術センター 副医長
福井医科大学高エネルギー医学研究センター リサーチ・アソシエイト
京都大学医学部附属病院放射線部 助手
京都大学大学院医学研究科 放射線医学講座(画像診断学・核医学) 講師
京都大学大学院医学研究科 人間健康科学系専攻 准教授
専門
日本医学放射線学会会員 放射線科専門医
日本核医学会会員 核医学認定医、PET核医学認定医
産業医 認定産業医
東京Dタワーホスピタル概要
先進的な医療設備

全室個室
〒135−0061
東京都江東区豊洲6丁目4番20号 Dタワー豊洲1階・3−5階
TEL:03−6910−1722
ACCESS:新交通ゆりかもめ「市場前」駅より徒歩2分
脳神経外科、循環器内科、心臓血管外科、整形外科、内分泌内科、麻酔科、健診・専門ドック




