Column
放射線基礎④ 放射線障害リスクの検証
Author :アドバイザリーボードメンバー 石津浩一

目次
はじめに
被曝量と障害についてお話ししますと予告をしておきながら、前回は自然放射線について説明させてもらいました。これには訳があるんです。どの程度の被曝なら障害が起きないのか、放射線防護の基準としての「安全」と「危険」の境界線をどのようにして引いたのかをお話ししたいのですが、その前に我々は普通に生活しているだけで自然放射線によってある程度の被曝をしているということを知っていただきたかったのです。そこにどれくらいの被曝が追加されると危ないのでしょうか。今回は被曝量と障害の関係をどのようにして確認してきたのかを紹介したいと思います。
1. 倫理的制約と研究アプローチの多様性
医療やエネルギー分野で不可欠な放射線ですが、その生体影響、すなわち急性障害(短期間で現れる影響)や晩発性障害(長期間を経て現れる影響、主ながん)と被曝線量の関係を知らなければ放射線防護の基準を作ることはできません。
ただ、この研究が難しいのです。なぜなら人間を対象に線量を変えて被曝実験を行い放射線影響を検証することは、倫理的・法的観点から決して許されません。この根本的な制約があるため、放射線影響の解明は、一つの手法に頼るのではなく、基礎研究(細胞・動物)、疫学調査(自然環境・事故)、そして原爆被爆者の追跡研究という、異なるアプローチを組み合わせた統合的な評価が採られています。
2. 基礎研究:ミクロな視点からのメカニズム解明
放射線影響の理解は、まずDNAに放射線がどう作用するかという分子生物学的な観点から始まります。電離放射線が細胞を通過する際、直接、DNAの切断や塩基の損傷を引き起こすだけでなく、水分子を電離させることで発生した活性酸素などが間接的に損傷を引き起こします(この話はまた別の機会で詳しくお話しするべきでしょう)。細胞は大抵の場合これらの損傷を修復してしまいますが、修復が追いつかない、または間違った修復が起こると、細胞はアポトーシス(プログラムされた細胞死)に誘導されるか、あるいはがん化につながる変異を獲得する可能性があります。試験管内での細胞実験や、マウスなどを使った動物モデルは、この複雑な損傷→修復→変異のメカニズムに対して、放射線の種類や線量の違いがどのように影響するか詳細に解明するのに役立っています。
しかし、動物と人間では体の大きさや寿命、DNA修復能力などに種差がありリスク量を直接人間に当てはめるには慎重な解釈が必要です。
3. 疫学調査:現実世界のリスク要因を探る
実験が難しい人体の影響を評価するため、「すでに被曝している人々」のデータに目を向けます。具体的には自然放射線レベルが高い地域での疫学調査という手法です。
イランのラームサルやインドのケララ州など、地質の影響で自然放射線レベルが通常の数倍から数十倍に高い地域の住民を対象とした疫学調査は、長期的な低線量被曝の影響を評価する貴重な資料です。
このような疫学調査の最も重要な結果は、これらの地域の住民が年間数mSvから数十mSv(場所によっては通常の10倍以上)の被曝を何世代にもわたって受けているにもかかわらず、がんの発生率や死亡率が、対照地域(通常の自然放射線レベルの地域)に比べて有意に増加していないとかむしろ低下しているいう報告が複数存在することです。同様に出生異常の明確な増加も報告されていません。
しかし、これらの地域調査の課題は、交絡因子(生活習慣、栄養、遺伝的背景など、放射線以外の健康影響要因)が極めて多く、がん発生率などのわずかな差が本当に放射線によるものかを明確に証明することが非常に困難である点です。
4. 原爆被爆者への長期コホート研究
人体に対する放射線リスクの評価において、最も科学的信頼性が高いとされるのが、広島・長崎の原爆被爆者に対する追跡研究(LSS:Life Span Study)です。これは、放射線影響研究所(RERF)が70年以上にわたり、約12万人を対象に健康状態を追跡している大規模なコホート研究です。
LSSデータは各被爆者の被曝線量が、爆心地からの距離や遮蔽状況に基づいて比較的正確に推定・再評価されている点がまず重要で、これによって確認された最も重要な知見は100ミリシーベルト以上の線量において、悪性疾患(固形がん、白血病)や心血管疾患などのリスクが統計的に有意に上昇することが明確に確認されたことです。LSSの成果は、世界の放射線防護基準を策定する国際機関(ICRP:国際放射線防護委員会、UNSCEAR:原子放射線の影響に関する国連科学委員会)のリスク評価における主要な根拠となっています。
5. 統合的評価と防護基準:LNTモデルの役割
これらの多様なデータを統合し、国際機関は放射線影響を二つに大別しています。
1. 確定的影響: 被曝線量がある一定値(しきい値)を超えると、細胞死などが原因で白内障や不妊などの症状が現れる。線量がしきい値以下なら障害は何も起きないタイプの影響。
2. 確率的影響: 主に「がん」のリスク。線量が増えるほどリスク(発生確率)が増すが、影響が出るか出ないかは確率的。確率的というのは被曝線量に対してがん発生率が直線的に増加するという考え方。
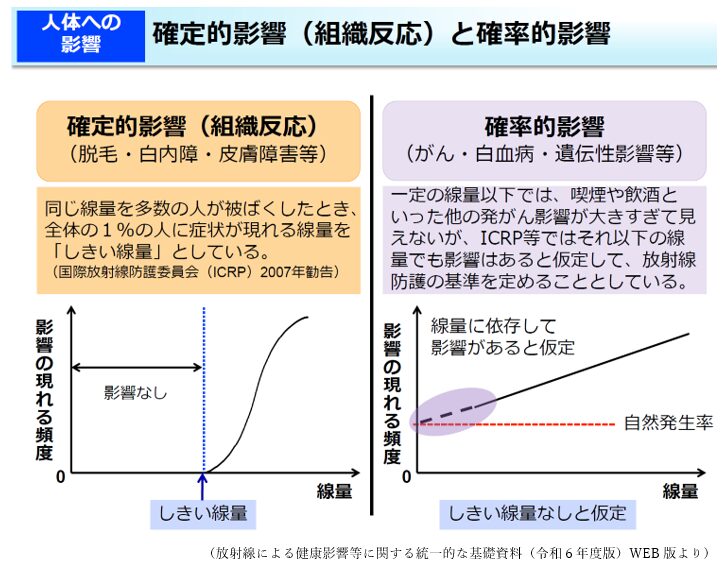
公衆の防護基準は、この確率的影響に対し、LNTモデル(Linear No-Threshold:しきい値なし直線モデル)に基づいて設定されています。これは被爆者の長期観察で認めた100mSv以上の線量においての悪性疾患リスクの増加率をそのまま低線量域まで直線的に外挿するモデルです。実際には100mSv以下の低線量の被曝では明らかなリスクの増加は確認できていないのですが、100mSv以下の領域でも被曝線量とがん発生率には直線的な関係があると仮定するというのがLNTモデルです。つまり、影響がないと断定できたわけではないから「どんなにわずかな線量でもリスクはゼロではない」と安全性を重視する方向に振った考え方です。
この結果、一般公衆の年間追加被曝線量限度は1ミリシーベルトと勧告されています。普通に生活している場合、自然放射線による被曝に追加して1年間に1mSvであればリスクが極めて低く、社会的に許容できるとしています。これは、1mSv以下であれば悪いことは一切何も起きないと保証するものではないのですが、そのリスクが十分に低いと考えられ設定されたものです。
おわりに
放射線被曝の影響を明らかにする研究は、倫理と科学的厳密さの境界線上で、非常に慎重に進められてきました。現在の防護基準は、分子メカニズムの理解から、我々日本人にとって悲劇の歴史である原爆被爆まで、多角的な科学的エビデンスの積み重ねによって支えられています。今後の研究の進展、特に低線量域における分子応答(バイスタンダー効果など)のさらなる解明は、将来の防護の最適化に繋がると期待されています。
最後に具体的な被曝量とともにまとめてみます。
1.我々は普通に生活していても日本では自然放射線から年間2.1mSv程度の被曝がある。
2.長期にわたり年間10mSv程度の被曝がある地域での疫学調査でも癌や奇形の発生率が有意に増加したという明確な証拠はない。
3.100mSv以上の被曝で悪性疾患のリスクが統計的に有意に上昇する。
4.国際機関(ICRP)は自然被曝とは別に一般公衆に対して人工的な追加被曝線量の限度を年間1mSvと勧告している(リスク管理上の社会上の基準)。
この記事を書いた人
石津 浩一
Koichi Ishizu
アドバイザリーボードメンバー
京都大学大学院医学研究科 人間健康科学系専攻 准教授
京都大学医学部付属病院核医学科 医員
Denmark Aarhus University PET Centerに留学
県西部浜松医療センター附属診療所 先端医療技術センター 副医長
福井医科大学高エネルギー医学研究センター リサーチ・アソシエイト
京都大学医学部附属病院放射線部 助手
京都大学大学院医学研究科 放射線医学講座(画像診断学・核医学) 講師
京都大学大学院医学研究科 人間健康科学系専攻 准教授
専門
日本医学放射線学会会員 放射線科専門医
日本核医学会会員 核医学認定医、PET核医学認定医
産業医 認定産業医
東京Dタワーホスピタル概要
先進的な医療設備

全室個室
〒135−0061
東京都江東区豊洲6丁目4番20号 Dタワー豊洲1階・3−5階
TEL:03−6910−1722
ACCESS:新交通ゆりかもめ「市場前」駅より徒歩2分
脳神経外科、循環器内科、心臓血管外科、整形外科、内分泌内科、麻酔科、健診・専門ドック




